2023/08/30
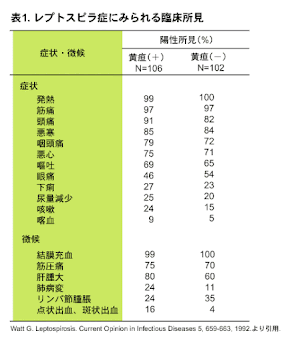
【症例】洪水の後、発熱、筋肉痛、結膜充血を呈する50代男性(再掲)
2023/08/27
よくわからない高カリウム血症の思い出
 スミヨシです。
スミヨシです。家族性偽性高カリウム血症
2023/08/23
肝硬変患者の上部消化管出血に、予防的抗菌薬投与は必要?

以前、食道静脈瘤の破裂を疑う、吐血&心肺停止の患者さんが、入院数日後の血液培養でE. coliが検出されたことがありました。
尿培養は陰性で、おそらくは腹腔内感染か、SBPか、もしくは吐血に伴う菌血症かみたいな鑑別でしょうか。
最近わけあってこのあたりをまとめているのですが、どうも抗菌薬投与はしておいたほうがよさそうですね。
肝硬変患者の消化管出血に対する予防抗菌薬
まずはガイドラインをみてみました。
日本:あまり記載なし やってもいいかもレベル
(J Gastroenterol. 2021;56: 593–619.)
米国:セフトリアキソンを推奨
(Hepatology. 2021;74:1014-48. )
欧州:セフトリアキソン 場合によってはキノロン
(J Hepatol. 2010;53:397-417. )
なんかすでに結論ぽいですが、引用文献もみてみました。
Norfloxacin prevents bacterial infection in cirrhotics with gastrointestinal hemorrhage
(Gastroenterology. 1992;103:1267-72.)
119人の肝硬変+上部消化管出血患者
抗菌薬群(n=60)vs 対照群(n=59)
※ノルフロキサシン400mg1日2回経口投与7日間
感染 10% vs. 37.2%
菌血症/SBP 3.3% vs. 16.9%
尿路感染症 0% vs. 18.6%
死亡率 6.6% vs. 11.8%(統計学的有意差なし)
抗菌薬群で各イベントは減少している。
(Hepatology 1999;29:1655‐1661.)
肝硬変患者の消化管出血において予防的抗菌薬の効果を評価したメタアナリシス
5つの研究より抗菌薬投与群264人、非投与群270人
抗菌薬投与群は4-10日の抗菌薬
多分リスク差での比較です
感染:リスク差 32%改善
菌血症/SBP 19%改善 SBPに限ると7%改善
生存率(平均追跡12日) 9.1%改善
少なくとも短期間のハードアウトカムの改善はありそうです。
(Gastroenterology.2006;131:1049-56)
低栄養状態の腹水、肝性脳症、Bil>3mg/dLの2つ以上を満たす肝硬変患者で消化管出血を来した111人
ノルフロキサシン経口投与群(400mg 1日2回7日間投与)57人
vs
セフトリアキソン経静脈的投与群(1g 1日1回7日間投与)54人
10日間の追跡期間
感染 33% vs. 11%
菌血症 26% vs. 11%
SBP 12% vs. 2%
死亡率に有意差なし
⇀キノロン系は耐性の面から使いづらいのかもしれません。
死亡率にしてもかなり短期間のものなのでなんともいえない。
(Aliment Pharmacol Ther.2011;34:509-18.)
1241人の肝硬変+上部消化管出血
抗菌薬投与 vs プラセボor投与なし
死亡率 RR 0.79
細菌感染による死亡率 RR 0.43
細菌感染 RR 0.35
これもハードアウトカムの改善がみられる。
まとめ
副作用の議論はあまりされていなさそうだけど、基本的には肝硬変患者の上部消化管出血に、予防的抗菌薬投与は投与したほうがいい。
また、セフトリアキソンが好ましい(実際には重症なセッティングなのでメロペネムとかになりそうだけど、それがベストかは不明)
ではまた。
結論:日本のガイドラインは有料だけど英語版だと無料というホラーを味わった。



.png)