スミヨシです。
DOACはもうすっかり抗凝固薬の顔なじみとなった感があります。
私自身が処方開始することは少ないですが、服用している患者も多いと思います。
そのDOACの中で、上部消化管病変をきたしやすいものがありますが、知っていますか?
ダビガトラン(プラザキサ®)ですね。
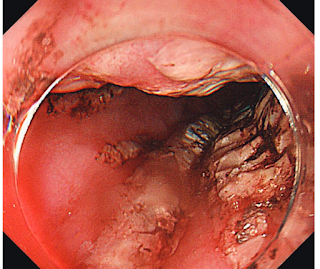
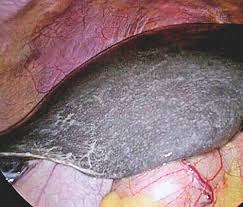
ダビガトランによる食道炎
ダビガトランの副作用の中に、食道炎、食道潰瘍があります。
ダビガトラン服用者の非出血性の上部消化管有害事象をワーファリンと比較
⇀全体の16.9%vs9.4%
GERD+Gastroduodenal injuryに限ると、約8.3%vs4.3%
(Clin Gastroenterol Hepatol. 2013;11(3):246-52.e1-5.)
ダビガトラン起因性食道炎、剥離性食道炎など呼ばれると思います。
(日本消化器内視鏡学会雑誌 2017;59(4):456-7)
治療は休薬やPPIなど。
ダビガトランによる食道炎を防ぐには?
もちろん、「プラザキサ®を飲んでいる人の消化器症状には気を付けよう」
も大事なのですが、もっと大事なのはこれらをなんとか予防することだと思います。
もちろん最初からプラザキサ使わない、なんてのも一考ですが、まずは飲み方の指導ができているかどうかの確認です。
服薬指導が有用であったダビガトランによる薬剤性食道潰瘍の2例
(日本消化器病学会雑誌 2014;111:1096-104)
休薬しなくても服薬指導をすれば、改善した、というケースレポートです。
かなり有用と思っています。
ざっくりいえば、成分中の酒石酸が、食道潰瘍の原因になりうるので、食道内停滞を防ぎたい
⇀坐位で150ml以上の水と一緒に飲む、できなければ食事中に服用
服用後も30分は坐位を継続
ビスホスホネートもそうですが、このあたり、外来していると全員に言えていないなあと思います。
薬剤師さんから言ってもらえると助かりますね。。
プラザキサ®使用している方には雑談程度に胸やけなどの症状ないか聞いてみてもいいかもしれませんね。
ではまた。
結論:DOACの一般名覚えるのムリゲー