2022/03/30
J-oslerせずに元の病院に戻るけど、俺はこの先何になるのだろうか。
2022/03/27
手術部位感染症(SSI)について
スミヨシです。
環境によるのかもしれませんが、総合内科の人間ってICTに属することが多いのかと思います。
すると、内科医にとってなじみのない手術部位の感染の相談も受ける機会が多いもんです。
SSIを軽くまとめてみました。
手術部位感染症
(Clin Infect Dis.2014;59(2):e10-52. )
(レジデントのための感染症マニュアル第4版 医学書院)
(UpToDate®"Overview of the evaluation and management of surgical site infection")
Surgical Site Infection (以下SSI)
昔はSurgical Wound Infectionと呼ばれていたが、もっと深層にも感染するため、現在のSSIの呼称となった。
平均発生率は2.6%
外科患者の院内感染の38%
(Infect Control Hosp Epidemiol.1999;20(4):250-78; quiz 279-80.)
クリーンで低リスクの手術が最も発生率が低く、汚染された高リスクの手術(消化管穿孔や膿胸など)は感染率が高い
(Clin Infect Dis.2001;33 Suppl 2:S69-77. )
SSIの定義(CDC)
3つのカテゴリーにわけられる
・表層切開部SSI(皮膚-皮下組織)
・深部切開部SSI(筋肉・筋膜)
・臓器・体腔SSI
術後30日以内に発生(人工物があれば1年以内)で以下のいずれかを満たす
・膿性排液
・感染部位からの病原体検出
・切開後の痛みまたは圧痛、腫脹、紅斑(培養陰性は除く)
・主治医の診断
SSIの起因菌
横綱は黄色ブドウ球菌
感染が深部に及ぶ場合には、手術侵襲のあった部位の起因菌が多い(腸管なら大腸菌、Bacteroidesなど)
多い順にS.aureus、CNS、腸球菌とされるが、実際に起因菌になっているかは吟味が必要。
腹腔ドレーン培養からCNSがでてもカバー不要の可能性が高いが、人工物が入っている部位のCNSは要注意
SSIの治療
基本は切開、ドレナージ±抗菌薬
術後48時間以内の発熱:SSIではないことが多い
ただし、A群溶連菌、Clostridiumは重篤かつ迅速に進行するので全身症状や局所症状の目立つ場合には創切開、デブリドマン、PCGなど
創部の局所症状あり(創部の発赤、硬結など)
⇀創開放、洗浄、ドレッシング交換
BT≻38.5℃、HR≻100/min、紅斑が5cm以上、深部の強い炎症や臓器/体腔のもの→抗菌薬投与
会陰部、消化管、婦人科手術→Bacteroides意識でSBT/ABPCやCMZ、CLDM+α
頭頚部、体幹、四肢など→S.aureus意識でCEZ、VCMなど
SSIの予防
患者因子、汚染する菌の量を減らすことを考える
患者因子
禁煙:1か月前から
栄養:栄養不足は解消しておく。術前5日間の経腸栄養はSSI低下
(Gastroenterology.2002;122(7):1763-70. )
肥満:無理のない範囲で減量
皮膚病変:できるだけ治療しておくことが望ましい
糖尿病:コントロールすべき、数値は諸説あり(少なくとも200-180以下か)
酸素投与:良いデータも悪いデータもあり
汚染する菌の量を減らす
入院期間を最小限にする
バクトロバン:鼻腔の黄色ブドウ球菌を減らすだろうがSSIは減らない?保菌者は感染率減少か。
(NEJM.2002;346:1871-7)
感染症:手術部位以外の感染症はできるだけ治療
手洗い:外科医は消毒薬入りの石鹸やアルコールで手洗い。
皮膚の損傷を最小限にするため手洗い、ブラシの使用を削減も
術前処置:剃毛はしない。バリカンや脱毛クリームは術直前
手術室:出入り人数の制限 陽圧、十分な換気
ドレーン:必要最小限、可能な限り早く抜去
手術切開創とは別の部位からドレーン挿入
体温:術中低体温(深部体温<36℃)を回避
(NEJM.1996;334:1209-15)
周術期抗菌薬:適切なタイミングで。下記。
周術期抗菌薬
投与のタイミング:皮切前60分以内
術中:長時間の手術では追加、目安は3時間
投与期間:24時間以内に終了可能(すでに感染している手術では抗菌薬継続)
抗菌薬選択:SSIの起因菌をカバー
まとめ
中々普通の内科がSSIを真剣に学ぶ場面は少ないかもしれません。
ですが、外科から不明熱の紹介⇀臓器/体腔SSIなんて場面をよく経験しますし、知っておいて損はしないと思います。
結局は局所に乏しいSSIはCT撮るしかないなあ、なんて思ってます。
ではまた。
結論:調べてないけど、SSIってITの会社が多分200社くらいある。
専門医いらねーと思ってるけどさ。
ブラック・ジャックて医師免許もってないけど、手術うまいじゃないですか。 あれと同じで、内科専門医も感染症専門医もとってないのに、知識すげえ、みたいな。 いうなればホワイト・ジャックですよね。 そう。わたしはホワイト・ジャックになりたかった。
2022/03/24
【症例】胆嚢摘出術後に腹痛のある40歳女性
スミヨシです。
外来カンファで話題になった症例があったので紹介します。
※症例は実際の症例を参考にデータや背景変更してます。
------------------------------------------
フレーズだけならどこかで見ることがあるかもしれませんが、意外と一般内科では見ないなあ、という症例です。
鑑別にあがったのは、胆嚢摘出後症候群です。
胆嚢摘出後症候群
(Oddi括約筋機能不全:sphincter of Oddi dysfunction)
胆嚢摘出後に器質的疾患がないが、胆石症様症状を来す疾患
胆嚢摘出後症候群(以下PCS)は、Oddi括約筋機能不全(以下SOD)の一つなので、まずはそれを学ぶ必要があるかもしれません。
ただ、正直あまりにもつまらないので、適宜飛ばしてください
分類
早期PCS:術後に起こるもの
後期PCS:術後数か月から数年で起こるもの
早期のものは胆嚢・胆管損傷、胆嚢管の遺残、総胆管結石などが原因
後期のものは、Oddi括約筋や総胆管の炎症性瘢痕狭窄、再発性結石、胆道運動障害など
(Br J Radiol.2010;83(988):351-61. )
胆管外の原因は(狭義の意味では鑑別疾患)、過敏性腸症候群、膵炎、膵臓腫瘍、肝炎、消化性潰瘍疾患、腸間膜虚血、憩室炎、または食道疾患などと、肋間神経炎、wound neuroma、冠動脈疾患、心身症などの腸外の原因とがある。
症状
SODのRomeⅣ基準を参考
まずは胆道痛かどうかを考える
そのうえで胆道SODの基準をみたすか考慮
(Gastroenterology. 2016;S0016-5085(16)00224-9. )
胆道痛:以下の基準をすべて満たす
・みぞおちor右上腹部痛
・30分以上続く
・さまざまな間隔で発生する再発症状(毎日ではない)
・痛みが増していく
・日常の妨げ、救急受診につながるほどひどい
・症状と排便とはあまり関係がない
・姿勢の変化やPPIで症状が大幅に(<20%)軽減されない
補助項目
・吐き気と嘔吐に伴う痛み
・背中および/または右肩甲骨下領域に広がる痛み
・患者を睡眠から目覚めさせる痛み
胆道SOD
・胆道痛の基準が満たされている
・胆管結石または他の構造異常の欠如
・肝酵素の上昇または胆管の拡張、ただし両方ではない
補助項目
・通常のアミラーゼ/リパーゼ
・オッディ括約筋内圧異常
・肝胆道系シンチグラフィー異常
治療
CCBもしくはウルソが考慮されるが確立されたものは無し
(Br J Clin Pharmacol.1992;33(5):477-85.)
(Gastrointest Endosc.2008;68(1):69-74.)
内視鏡的乳頭括約筋切開術(EST)も有効かも
(Gut. 2000;46(1):98-102. )
実際に対応するときには、まずは総胆管結石などないか確認、採血も行う
MRCPを行うか、胃カメラを行うか検討しつつ、状況によってはウルソ投与、でしょうか。
現場ではそこまでせずかもしれません。
症状によるかもしれませんね。
ではまた。
結論:ブラック・ジャックの純華飯店の話は、ヒューマニズムが大いにあって好きだが、実際にやると訴訟される
専門医いらねーと思ってるけどさ。
ブラック・ジャックて医師免許もってないけど、手術うまいじゃないですか。 あれと同じで、内科専門医も感染症専門医もとってないのに、知識すげえ、みたいな。 いうなればホワイト・ジャックですよね。 そう。わたしはホワイト・ジャックになりたかった。
2022/03/21
Streptococcus anginosusと、S.andagiについて

スミヨシです。
90歳女性、蜂窩織炎で入院
血液培養でGPC-chainが検出されたのでG群連鎖球菌でも生えるかな、と思っていたら培養結果はStreptococcus anginosusが検出
肺炎や口腔内感染がない、かは自信が無いがやはりフォーカスは蜂窩織炎かと思う。
札幌の師匠から、Streptococcus anginosusが検出されたときには膿瘍を探せと言われたものですが、どうしたものか。。
というわけでいわゆる「ミレリグループ」の連鎖球菌についてです。
Streptococcus anginosus group(milleri group)
S. anginosus, S.constellatus, S. intermediusからなる
他の連鎖球菌とくらべて毒性が強く膿瘍形成をする傾向がある
(Rev Infect Dis.1988;10(2):257-85. )
reviewを読んでみました。
この論文を選んだ理由は無料でみれる文献だったからです。。
(Sci Rep. 2020 ;10(1):9032.)
背景
中国 済寧市の2施設でのレビュー
3菌種(S. anginosus, S.constellatus, S. intermedius)で合計463人
固形腫瘍が30%
血液悪性腫瘍が2.9%
2型糖尿病が33%
中枢神経系疾患(脳梗塞、脳出血、脳外傷、重症筋無力症、またはパーキンソン病)が11%
男性が多い(男vs女=1.95:1)
93%が市中感染
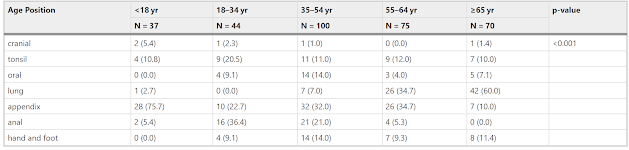
463例の内訳、感染臓器
年齢別感染臓器
18歳未満では虫垂炎が多い。
高齢になるにつれて肺が多くなる。
皮膚軟部組織感染や口腔、扁桃はどの年代でも起こる。
膿瘍をどれくらい起こすか、は分からなかったので、違うレビューも探しました。
有料でしたがそういえば私の所属する福知山市立病院は論文のお金出してくれる病院であることを思い出したのでUpToDate®のInfections due to the Streptococcus anginosus (Streptococcus milleri) groupの元文献を見てみました。
ニューヨーク州の3次病院の単施設レビュー
(Am J Med Sci. 2017;354(3):257-261. )
332例
皮膚軟部組織感染は72%
70%が混合感染
腹腔内膿瘍は20%
治療は11%が抗菌薬単独療法だったが、残りは外科的介入(ドレナージ)があり
⇀重症患者を多くみている可能性があるが多くはドレナージが必要な膿瘍形成をしていたと考えられる。
まとめ
今回の症例では混合感染の証拠はなく、また、局所症状の消失とともにCRPも改善したために、2週間の抗菌薬で治療終了しました。
局所症状のある場合にはその部位の画像をとってもいいかもしれません。
また熱源不明患者の血液培養Streptococcus anginosus陽性とかは膿瘍探しをしてもいいかもしれません。
若年者は虫垂炎も念頭に置きたいですね。
ではまた。
結論:S.andagiはサーターアンダギーって言って沖縄のおいしいお菓子。
肺炎球菌尿中抗原について
周りで最近よく検査出されているのを見ますので、一回くらい勉強しとこうかな、と思いまとめました。
2022/03/19
【short】CareNeTVは株主優待で見ようよ
CareNetの株主優待
2022/03/17
内科入院患者のDVT予防(どうしたらいいかわからん)

スミヨシです。
先日の記事で、整形外科術後のDVT予防について調べました。
整形術後のDVT/PE予防はDOACでよい?
整形術後のDVT/PE予防のことをすこしだけ調べました。
けど、僕、よく考えたら内科医になろうとしているので、内科入院患者のDVT予防をもう少し考えた方がいいんじゃないかと思うようになりました。
みなさん、内科入院患者のDVT予防はしておりますでしょうか?
DVTリスク評価
1番有名なものはPEDUAスコアだと思います。
PEDUA スコア(J Thromb Haemost.2010;8(11):2450-7.)
⇀4点以上で血栓高リスク
静脈血栓症の既往
活動性の低下
既知の血栓性素因
1か月以内の外傷や手術
70歳以上
心不全 or 呼吸不全
急性心筋梗塞 or 脳梗塞
急性感染症 or リウマチ性疾患
肥満(BMI≥30)
ホルモン療法中
3点
3点
3点
2点
1点
1点
1点
1点
1点
1点
これだけ素直にとると、高齢の寝たきりの肺炎なんかはそれだけで、
4点超えてDVT予防が必要、ということになります。
でも実際にこういう人に行うことはないのでは、とも思っています。
DVT治療におけるデメリット
当然、全員に抗血栓療法を行わないのは理由があって、デメリットがあるからです。
一番は出血リスクですよね。
DVT治療における出血リスク(Chest.2011;139(1):69-79. )
活動性の消化管出血
過去3か月以内の出血
血小板が5万/μL以下
85歳以上
PT-INR>1.5
腎不全(GFR<30以下)
ICU or CCU入院
中心静脈カテーテル
リウマチ性疾患
悪性腫瘍
男性
とくに上3つはハイリスクです。
で、さらにそもそも日本人は血栓リスクが欧米の患者に比べ低いです。
そいでもって、術後じゃない患者のDVT予防にはヘパリンカルシウム皮下注くらいしか投与できなくて正直面倒です。。
こんな理由で、日本の内科DVT予防はあまり皆積極的ではないですが、それでも血栓リスクが低いので、案外うまくいっているのかなあと思います。
あと、寝たきりの人のDVTは治療が必要か、と言われると難しいところですよね。
当然PEになるのは不幸ですが、知らない間に胃潰瘍、とかは目も当てられないですし。
いままで、ICU入院になるような患者はルーチンで投与してましたが、それ以外はあんまり、てな感じでした。
Covid-19が血栓リスクがあり、ヘパリン投与を行うようになって、こういうの考え直した次第です。
もう少しDVT既往がある方を拾い上げたり、離床に時間はかかるだろうが、社会復帰できそうな高齢者とか、ICU以外でもDVT予防を考慮できたらいいかもしれないですね。
というわけで、
・ICU入院患者で出血リスクの少ない患者
・PEDUA≧4点で、早期離床難しくて出血リスクの少ない患者
にはヘパリンカルシウム考慮ですかね
すでに抗血栓薬入っていたら除外でもいいかもです。
ただ、見逃しているだけかもしれませんが、本当に入院中にDVT/PEになってしまった、という経験は少ないので、日本人の血栓のできなさはすごいのかもしれませんが。
ではまた。
結論:1月20日は血栓予防の日でその理由が「20」が「つ・まる」でつまるだから、というのをきいて、つまらねー、と思ったが、つまらねーことは血栓予防にふさわしいからやっぱすごいと思いました。
2022/03/14
局所麻酔中毒にはイントラリポス®

スミヨシです。
カンファとかで出てきて、後で調べよう、とか思ったことは逐一メモしているんですよね。
それながめていたら、
「局所麻酔 イントラリポス」
みたいな謎のメモがありました。
全く身に覚えがない。。
どこでこれをメモしたかさっぱりわかりませんが調べてみました。
LAST(Local Anesthesia systemic toxicity):局所麻酔中毒
(Aesthet Surg J.2014;34(7):1111-9. )
UpToDate®"Local anesthetic systemic toxicity"
局所麻酔による中毒、全身症状。
症状
60%が急速発症の中枢神経症状および心血管症状を伴う
(Reg Anesth Pain Med.2010;35(2):181-7. )
5分以内の急速発症
前駆症状はめまい、眠気、耳鳴り、不快感などだが、頻度は少なく、18%に起こる。
中枢神経症状は意識障害、興奮、
心血管症状は徐脈、頻脈、低血圧、VT/VFなど
危険因子
・小児、高齢者
・肝機能障害
・低・高心拍出量
・心疾患
・血漿タンパク減少
・妊娠
・β遮断薬、ジゴキシン、CCB、cytochrome P450阻害薬(キノロン、エリスロマイシン、オメプラゾールなど)
治療
(Circulation.2015;132(18 Suppl 2):S501-18. )
まずはアシドーシス改善と低酸素血症の是正、気道確保
可能ならバソプレシンを避ける
その次には脂肪製剤(イントラリポス輸液 20%®を使用)
▼1.5×BW mlをIV⇀1.5×BW ml/hrでDIV
IVは100mlを上限
・50kgの患者なら、75mlをIV⇀750ml/hrで持続点滴
▼shock続けばIVを追加で2回まで繰り返す
持続点滴投与速度を2倍に(50kgなら 1500ml/hr)
最大総投与量は12ml/kg(50kgなら600ml)
というわけで、局所麻酔中毒は、通常の薬剤中毒の対応に加え、イントラリポスを覚えておくといつか役に立つかもしれません。
とはいえ、麻酔科とか外科以外ならそこまで出会うこともないかもしれませんけど。
ではまた。
結論:看護師は絶対にイントラポリスって間違える
ワルファリンと併用注意の点滴は?
で、輸液にもビタミンKが入っているので、これも意識しておかなければならないんですけど、忘れがちですよね。。
2022/03/12
DPP4阻害薬でRS3PEが増えるかも(再掲)
※2020/10/6に公開した記事です
スミヨシです。
病院内には医局という、まあざっくりいえば医者だけが集まる部屋があります。
私の以前の病院は、あまり3-5年目の先生がいなかったですから、同世代の人たちがどれくらいの勉強してるのか、とかどんなこと知ってんのか、とか聞くこともなかったです。
でも今の職場は若い先生も多いので、いろんな話が聞こえてきて楽しいです。
医局で、若手の先生が、
急な両側の手関節痛・肩関節痛と手背の浮腫の高齢男性がきた、といって、なんだろうねえ、膠原病って難しいよねえ、と言っていました。
なんかそういう病気で、英語と数字だけの名前の病気あるよねえみたいにいってました。
ああ、そういう話、好き!!私も入りたい!!
それって、RS3PEじゃないのかなあって!!
RS3PE
RS3PEは、「remitting seronegative symmetrical synovitis with pitting edema」
の略で、まあそのまんま、RF陰性の関節炎の鑑別によくあがるやつです。
ほんとは滑膜炎です。
マニアックな疾患だと思いますが、病院見学にきた学生さんでも知っている人もいるので、それなりに疾患認知度はあがっているのかもしれません。
リウマチ科の先生にいったら怒られるかもしれませんが、私は研修医には、
PMR+浮腫=RS3PEを疑う
とおしえてます。PMRはリウマチ性多発筋痛症です。
PMRとちがいVEGFの機序がどうとか、は面白いですが、あんまり臨床に活用できないので頭に入ってこないです。。
あとPMRを診断するのがひとつ難しいのですが。。
治療はPSL15-20mgから始めますし、PMRと似ています。
RS3PEは悪性腫瘍合併を疑う?
PMRもですが、傍腫瘍症候群としてのRS3PEはよく言われます。
亀田病院の研究では、悪性腫瘍合併は7%だったようです。
(J Rheumatol 2012;39;148-153)
PMRは6%とのことです。スクリーニングで全例がん探しをすべきかはわかりませんが、ステロイド反応性のわるいものは悪性腫瘍随伴性では、とかは聞きますね。
自験例では、
RS3PEうたがい、PSL投与する⇀そのために骨粗しょう症予防としてビスホスホネート投与する⇀その前に歯科にコンサルト⇀口腔がん見つかる。というのがありましたね。
こういうの論文にしなきゃいけないですね。。すみません。。
RS3PEとDPP4阻害薬との関係
DPP4阻害薬投与例でRS3PEを経験したという報告があります。
(日本内分泌学会雑誌 2017;93:57-60)
PubMedでDPP4とRS3PEで検索しましたがめぼしいものはなさそうでした。
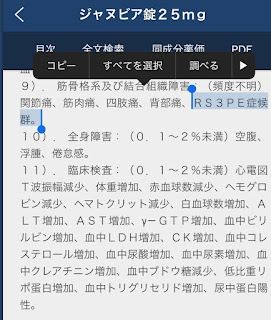
DPP4阻害薬の副作用では類天疱瘡が有名ですが、RS3PEも頭の片隅においておいていいかもしれませんね。
実際に、シタグリプチン(ジャヌビア)の添付文書には副作用の欄にRS3PEが載ってます。
医局で声が聞こえてきて、しらべてこういうの出てきて、これ伝えてあげようかなあとか思いましたが、冷静になると知らないやつが急に病気の説明してきて、すっごく気持ち悪いやつになるなと思いやめました。
完
結論:ずっと医学の検索してニヤニヤしてたらお金もらえる仕事したい
※ジャヌビア飲んでいる人に、ジャヌビアやめとけ、というものではありません。
すべての薬剤には副作用があります。くすりはリスクです。
m3.comの「第一選択薬はメトホルミン」の推奨消えるって記事は本当?
Twitterでも多くの方がこの記事を取り上げていていましたが、元論文を読んでいない人も多そうだったので、目を通してみました。
2022/03/10
【PG?BG?BS?】血漿血糖と血清血糖の違いは?
採血管での違い
2022/03/07
免疫チェックポイント阻害薬による1型糖尿病

免疫チェックポイント阻害薬投与患者の1型糖尿病
2022/03/04
肺炎+消化器症状はレジオネラを疑え

スミヨシです。
この前、イレウス+腎不全患者の肺炎の対応をしました。
イレウス→誤嚥→肺炎かな、と思ったけど、いろいろあってレジオネラ肺炎ということがわかりました。
ちょっとレジオネラは勘弁してよ、という感じでしたが、そもそもレジオネラでイレウスになるんでしょうか?
レジオネラは消化器症状が出る
レジオネラ肺炎って個人的にはやっかいで糸口がつかみづらいです。
札幌時代の師匠からは、
「肺炎+消化器症状はレジオネラを疑え」
と教わったものです。
実際に、レジオネラは、水溶性下痢、腹痛、嘔吐を来します。
下痢は19-47%
嘔吐は9-25%
(Clin Microbiol Infect.2006;12 Suppl 3:12-24.)
比較的徐脈のCunha先生の論文でした。
この人ほんとなんでも書いてるな。。
マイコプラズマも消化器症状でますし、マクロライドを飲んで下痢になって、あたかも肺炎+消化器症状になるのも注意、ですね
とはいえ、この肺外症状は別に、全てイレウスや腹膜炎を起こしているわけではないと思います(もしかすると微小な腸炎や腹膜炎などはあるのかもしれませんが)。
救急外来だと、正直熱で来ただけで、胸腹部CT撮影されるのですが、レジオネラの人が皆腹部画像に何かあるわけではないですし。
レジオネラの肺外症状
レジオネラは肺炎以外にも感染を起こします。
UpToDate®とLancetのレビューに記載があったものを羅列すると、
・中枢神経感染症
・皮膚軟部組織感染症・創傷感染
・関節炎・骨髄炎
・心筋炎・心外膜炎・感染性心内膜炎
・腹膜炎
・腎盂腎炎
・脾臓破裂・脾腫
(UpToDate®"Clinical manifestations and diagnosis of Legionella infection")
(Lancet.2016;387(10016):376-385. )
てかこのLancetのレビューもCunha先生でした。
すぎょい。。
脾臓破裂、がやたら印象的でしたが、さすがに頻度は多くないようです。
レジオネラ+イレウス
レジオネラ+イレウスで検索ではあまりヒットしませんでした。
ケースレポートがあったので、見てみましたが、関係あるかもねーみたいな感じでした。
(Case Rep Crit Care.2019;2019:3472627. )
さすがに、肺炎+イレウス=レジオネラとまではいかないのかも。
でも、全身症状も出やすく、ICU入室率も高いレジオネラ肺炎なら、非特異的にイレウスが出現してもよいのかもしれません。
まとめ
とりあえず、ごちゃごちゃ言いましたが、
「肺炎+消化器症状はレジオネラを疑え」
はいつか役に立つかもしれません。
ではまた。
結論:肺炎+神経症状もレジオネラを疑うんです!!
2022/03/02
【short】アセリオについている顔の名前
スミヨシです。
アセリオを知っていますか。
もはや医師より看護師のほうが愛用しているかもしれないアセリオ。
中身がカロナールとは知らずとも、熱下がる点滴、という地位を不動のものにしているアセリオです。
で、アセリオ、私が研修医の時はありませんでしたが、今はバッグのタイプがあります。
こいつの左下の赤い顔ありますよね。
そう、こいつがアセニコです。
ま「研修医くん、君にアセリオについて“どうでもいい豆知識”を伝授しよう…」
— 麻酔科🏳️🌈まるか (@Masuika_Maruka) January 17, 2022
研「はい❗️」
ま「アセリオの笑顔マークの名前は…
『アセニコ』」
研「マジでどうでもいいっすね‼️」
ま「だから、そう言ったろう…」 pic.twitter.com/dw8R7eZ7Yc
Twitterでみつけてうれしい気持ちになりました。
そうか、お前、名前あったのか。
なぜこんなポップなデザインなのか、なぜ名前を応募してまでキャラ付けをしたかったのかは、テルモの社員しか分かりません。
でも、これからは、私言います。
アセリオのことをアセニコと言います。
熱でたら、「アセニコいっといてー」と言います。
尿管結石が来ても、「アセニコにしとこうかあ」と言います。
かわいいねえ、アセニコ
ゆるきゃらのくくりですかねえ、アセニコ
着地点みつかりませんねえ、アセニコ
完
結論:アセニコとかいったら多分アセリオ2個投与されて事故るので言わない方がいい。