2021/11/27
総合内科は腫瘍関連苦手ですよね?
2021/11/24
蜂窩織炎の治療期間は?
 スミヨシです。
スミヨシです。蜂窩織炎の治療期間
IDSAガイドライン
サンフォード(2020 日本語版)
2021/11/21
溶連菌咽頭炎やインフルエンザの診療が、ロストテクノロジーになるかも

スミヨシです。
Covid-19の流行が始まって、もうじき2年ですね。
救急や内科外来はすっかり様変わりして、特に、「かぜ」を引く患者数は激減したかと思います。
そして、そういった症状の方も、Covid-19を疑い検査することになるでしょう。
そう、咽頭炎も副鼻腔炎も、上気道炎も、肺炎も、ひとまずはCovid-19を疑い、その結果が出てから考える、という診療がメインになっている感があります。
まあ、それ自体は致し方なし。
で、初期研修医と話していて、思うのが、市中の研修医すら、かぜ診療がうまくない、というか全然経験が無いですね
そりゃまあ、毎年インフルで忙しい、年末年始の救急外来がコロナ禍で、めちゃくちゃでしたから。
この前、京都と福知山合同で、インフルエンザのレクチャーをさせて頂いたのですが、インフルエンザを診たことのある研修医はいませんでした。
すごいことですよね。
煽りとかではなく、時代がかわっているのかと思います。
以前、若年者の発熱で救急から相談がありました。
20代の男性、39℃の発熱と咽頭痛
咳はなく、前頸部に圧痛あり
新型コロナの接触はなさそう。
で、咽頭を診たら、白苔を伴う腫脹発赤がありました。
ちょっと、Centorスコアど真ん中過ぎましたが、指導もかねて迅速検査採りましたが、やはり陽性でした。
A群溶連菌咽頭炎の診断でアモキシシリン処方して帰宅となりました。
研修医の先生からは尊敬(?)されましたが、コロナ以前なら当たり前にいた溶連菌咽頭炎も、そういえば成人では診なくなりましたね。
Centorスコアとかも、もはや意識されなくなっていますね。
2021/11/18
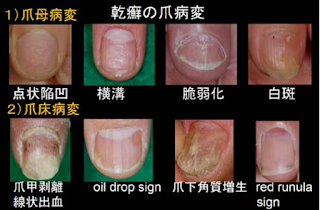
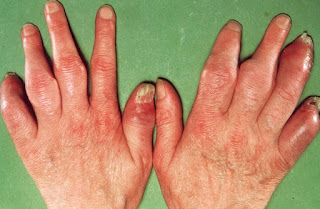
乾癬性関節炎の爪や指とRay pattern

爪
指
2021/11/15
尿培養から嫌気性菌が検出されたとき考えること
【私見】男性の尿路感染って全例直腸診必要?
というわけで以下私見です。 ・下部尿路障害のある男性の尿路感染 ・骨盤、肛門周囲など疼痛のある男性の尿路感染 ・結石や泌尿器科的疾患の無い、ADL自立の男性の尿路感染
2021/11/12
Covid-19による伝染性単核球症

スミヨシです。
Covid-19の患者でこんな人がいました。
※症例は実際の症例を参考にデータや背景変更してます。
---------------------------------------------
30歳男性
咽頭痛で発症のCovid-19
基礎疾患あり、ロナプリーブ投与目的で来院
採血ではAST・ALTいずれも200を超えており、脾腫もあり。
異型リンパ球も確認される。
EBVやCMV、HIVなどアクティブな感染は採血で否定的
さてどうする?
Covid-19による伝染性単核球症
Development of infectious mononucleosis as an unusual manifestation of COVID-19
【追記】パキロビッド®投与後のCovid-19の再燃について
科内で話題になりましたが、Covid-19に対してパキロビッド®投与後に一旦よくなったが、再燃するケースが話題になっているようです。 NEJM Journal Watch でPaul E.Sax先生が論じていました。
2021/11/09
急性間欠性ポルフィリン症

スミヨシです。
前回の続きです。
急性間欠性ポルフィリン症について、最低限まとめました。
本当に最低限です。
総合内科でポルフィリン症を診ることがあるとすれば急性間欠性ポルフィリン症が可能性高いのかなあと思っていますので、それだけをまとめます。
急性間欠性ポルフィリン症(acute intermittent porphyria :AIP)
(NEJM 2017;377:862-872.UpToDate®など参考)
ポルフィリン症は、ヘム生合成経路内の酵素の活性の変化によって引き起こされる代謝障害。
現在9病態が確認されている。
晩発性ポルフィリン症以外は原則、遺伝性
その中でも、急性間欠性ポルフィリン症は、ポルフォビリノーゲンデアミナーゼ欠損で起きる。
疫学
欧米に比して、日本ではまれなよう。
American Porphyria Foundationによると、米国でのポルフィリン症は2万人未満、その中で、AIPの有病率はおよそ20,000人に1人と推測されている。
一方porphyria.jpによると日本では、これまで198例が診断されている、とのこと。
一般的に女性の発症率が高く、日本でも女性:男性=5.2:1
(https://porphyriafoundation.org/)
(https://porphyria.jp/about-AHP/epidemiology)
症状
腹痛(74%)、悪心および嘔吐(73%)、便秘(60%)、不安およびうつ病(55%)が急性発作の症状で見られる。
随伴病態として高血圧(43%)、末梢神経障害(43%)、慢性腎臓病(29%)、精神障害(22%)、動悸(19%)、けいれん(9%)、肝硬変(2%)、および肝細胞癌(1%)
⇀急性間欠性ポルフィリン症と肝細胞癌との関連が報告されているため、専門家は、肝超音波検査による毎年のスクリーニングと、あらゆる形態の急性ポルフィリン症の患者における50歳からのα-フェトプロテインのスクリーニングを推奨
(Am J Med 2014;127:1233-41.)
低Na血症も25-60%で合併することがあり、SIADパターン
(Ann Transl Med 2020;8:1098.)
日本の有病率を考えると、20-40歳くらいの成人が、2-3日つづく腹痛で救急受診、というのを繰り返しており、精神症状や痙攣も伴う、低Na血症も伴う、となれば疑うことになりますかね。
増悪因子
・アルコールの摂取
・感染症
・低カロリー摂取
・生殖ホルモンのレベルの上昇
・薬物療法、特に抗けいれん薬
ピルもリスクだから女性に多いんですかね。
糖質制限ダイエットもリスク因子ということになります。
検査
まずは尿のポルフィビリノーゲン(PBG)、δ-アミノレブリン酸(ALA)を測定
ALAは必須ではないが、PBG陰性の場合、尿中ALA陰性ならポルフィリン症否定的だが、ALA高値の場合には、ALA dehydratase porphyriaが鑑別になる
PBG>10mg/Lの場合、治療開始する。
いずれにせよ遺伝子検査が必要。
尿中ポルフィリンがPBGからポルフォビリンに変換されるため、酸素、光、または熱にさらされると、尿が赤または茶色に見え、暗くなることがある
⇀尿検査は遮光で採取がよいかも
患者が、尿の色が変だ、という主訴でくることはまずない。
治療
・薬剤回避
・ヘミン静注
・グルコース負荷
・薬剤回避
American Porphyria Foundationのデータベースから検索可能。
メトクロプラミドやフルニトラゼパム、フェニトインなど記載。
・ヘミン静注
⇀日本ではノーモサング®
3-4mg/kg 1日1回 4日間
製剤は250mgであり、この量を超えない量での投与。
添付文書にいろいろ投与方法書いてますのでそれを参考
患者の74%が、ヘミン静注が症状改善に効果があると評価している
(Am J Med. 2014;127(12):1233.)
・グルコース負荷
10%ブドウ糖液を用いて、300-400mg/dayで投与
あくまでヘミンが治療の主体である。
結論:今週ポルフィリン症のことばかり考えていたので腹痛の人が全員ポルフィリン症に見える病気にかかった。
【症例】たまたま見つかった無症候性低Na血症の治療相談
この人の低Naは治療をどれくらいすべきでしょう? そして本当に無症候性なのでしょうか?
2021/11/06
【症例】32歳女性 頻回腹痛と意識障害と低Na
Turning Purple with Pain
急性間欠性ポルフィリン症
総合内科でポルフィリン症診ることがあるとすれば急性間欠性ポルフィリン症が可能性高いのかなあと思っていますので、それだけをまとめます。
2021/11/03
塩酸リトドリンによる高アミラーゼ血症
 スミヨシです。
スミヨシです。塩酸リトドリンによる高アミラーゼ血症
他のβ刺激薬による唾液腺腫脹は?
【オムニバス】妊婦のCovid-19・若年者のCampylobacter菌血症
この症例は大昔、札幌で私ではない先生が担当して、病院に呼び戻して抗菌薬投与していました。 培養結果はCampylobacter jejuniが検出されました。 今の私なら電話連絡して経過観察にしていると思います。